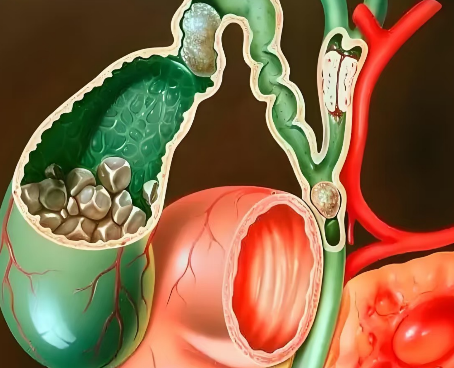
很多人一上腹悶痛就以為是胃在抗議,但其實有相當比例是膽結石或膽囊發炎在作怪。
膽結石常被誤認為胃痛,延誤診斷可能導致急性膽囊炎、膽管阻塞或胰臟炎等併發症。了解疼痛位置、發作時間與藥物反應,能幫你快速分辨並及時就醫。
📍 胃痛 vs 膽結石 — 怎麼分?(疼痛位置 / 發作時間 / 藥物改善)
• 胃痛(常見表現)
• 多在飯後30分鐘~1小時出現(尤其吃太快或吃刺激性食物後)。
• 疼痛位置多為上腹中間或胸骨下方(胃區),感覺為灼熱、酸脹或悶痛。
• 吃胃藥、制酸劑或胃腸促動劑通常會改善,若伴胃食道逆流,睡前易惡化。
• 膽結石(典型表現)
• 常在吃油膩、重口味大餐後數小時發作(因脂肪刺激膽囊收縮)。
• 疼痛位置為右上腹(肋下)或右上腹向右肩、右肩胛骨放射,常為劇烈絞痛或持續性鈍痛。
• 吃胃藥通常無效,若出現發燒、黃疸或持續嘔吐,須立即就醫檢查(超音波或血液肝指數)。
⚠️ 膽結石的高風險族群(誰要特別小心?)
• 喜歡吃重油重鹽食物(頻繁刺激膽囊收縮)
• 肝硬化、酒精性肝病患者(肝膽功能異常)
• 急速減重者或長期斷食者、兩餐間隔過久者(膽汁濃縮、停留時間增加)
• 肥胖者、糖尿病患者(代謝異常提高結石風險)
• 停經後女性(雌激素變化影響膽固醇代謝)
🔎 何時要立即就醫?(警訊)
• 右上腹劇烈疼痛、痛到無法就座或持續數小時不緩解。
• 疼痛合併發燒、冒冷汗、黃疸(眼白或皮膚發黃)或嘔吐。
• 曾有膽石或膽囊息肉病史,近期症狀惡化者。
醫師會建議做腹部超音波、肝功能與胰臟指數血液檢查、必要時做腹部斷層或核磁共振,以確認是否有膽結石或併發症。
✅ 預防與自我照護要點(生活上這樣做)
• 飲食調整:少吃煎炸、油膩、加工肉與高膽固醇食物;多吃蔬菜、水果、全穀與優質蛋白(魚、豆製品)。
• 維持穩定飲食節律:避免過長時間空腹或極端斷食,兩餐間隔過久會提高膽汁滯留風險。
• 控制體重但避免急速減重:漸進式減重與運動比短期極端節食更安全。
• 適度運動:每週規律有氧活動有助改善膽汁代謝與體重控制。
• 避免酒精濫用、定期追蹤肝膽健康:有肝病者應在醫師指導下定期檢查。
❌ 常見迷思破除
迷思1:上腹痛一定是胃痛 → 真相: 若疼痛屬於吃油後、右上腹或放射至右肩,應懷疑膽道問題。
迷思2:膽結石一定會痛 → 真相: 許多人有「無症狀膽結石」,但仍有併發風險,需依症狀與影像決定是否治療。
迷思3:膽結石靠藥就能根治 → 真相: 保守治療能緩解症狀,但反覆發作或併發症通常需外科評估(膽囊切除或內視鏡取石)。
🏁 結語
別把每次上腹不適都當成胃痛而忽視。
若症狀在吃油後惡化、位於右上腹並放射到右肩背、且胃藥無效,請立即就醫做影像與血液檢查。
早診斷、早處理,能避免急性併發症與更大的健康風險。